„Wir fühlen uns verantwortlich“
Die pflegerische Betreuung der Patient:innen ist ein wesentlicher Bestandteil des Behandlungskonzeptes auf der Intensivbettenstation 13C1. Hierbei steht der uns anvertraute hilfsbedürftige Mensch im Sinne eines patientenzentrierten Ansatzes im Mittelpunkt.
Den Menschen als Ganzes zu sehen ist die Basis unseres täglichen und nächtlichen Bemühens, um durch diverse Pflegehandlungen wichtige Impulse für den Heilungsprozess zu setzen. Dieser ganzheitliche Ansatz umfasst alle körperlichen, seelischen und psychosozialen Bedürfnisse der Patient:innen und verdeutlicht zugleich, welche große Verantwortung auf den Schultern des multiprofessionellen Teams lastet.
Diese Verantwortung ist unsere Verpflichtung - im Sinne unseres Leitbildes „Wir fühlen uns verantwortlich - für den uns anvertrauten Menschen durch evidenzbasierte Pflegepraktiken all das zu tun, was dieser selbst tun würde, hätte er die Kraft, das Wissen und den Willen dazu“.
Die Erfüllung dieses Auftrages stellen wir sicher durch eine akademische Ausbildung der Pflegepersonen, durch unser professionelles Handeln, biografische Informationen über den von uns umsorgten Menschen, kontinuierliche Schulungen und Fortbildungen, Simulationstraining, Assessment zur Qualitätssicherung und ständige Evaluierung der geleisteten Pflegearbeit. All das formt unsere Kompetenz und gibt unserem Handeln Qualität!
Die pflegerische Betreuung auf der Intensivbettenstation 13C1 ist durch eine Vielfalt an Pflegetechniken und Pflegekonzepten gekennzeichnet. Es werden hier beispielhaft vier wesentliche Schwerpunkte hervorgehoben:
Kinästhetik:
Kinästhetik ist ein Handlungskonzept in der Pflege, das die Bewegung von Patient:innen schonend unterstützt und schrittweise erweitert. Intensivmedizinisch versorgte Menschen können je nach Krankheitsverlauf in ihrem Bewegungsausmaß völlig oder in großem Umfang eingeschränkt sein. Der kinästhetische Ansatz beruht darauf, dass Pflegepersonen den behandelnden Menschen dort abholen, wo sich dieser von seiner Bewegungseinschränkung her befindet, mit dem Ziel die Beweglichkeit zu erhalten, zu fördern und schrittweise in die Selbstständigkeit zu führen.
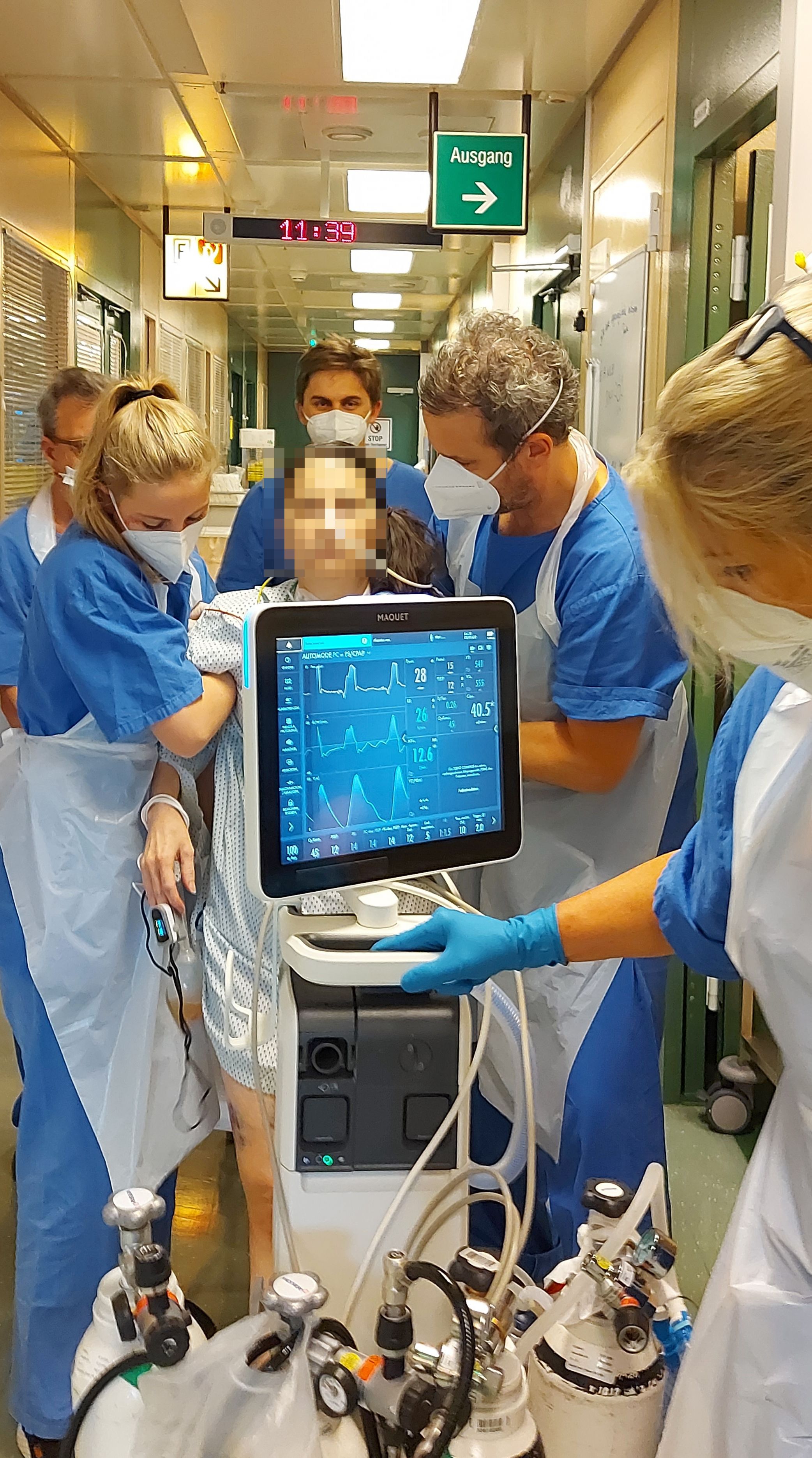
Anwendung findet die Kinästhetik neben Lagerung und Positionieren der Patient:innen vor allem im Zuge der sogenannten Frühmobilisation. Als Mobilisation wird die Fähigkeit jedes einzelnen Menschen verstanden, selbstständig seine Gliedmaßen zu bewegen, Lagewechsel durchführen und sich fortzubewegen. Die Frühmobilisation zielt darauf hin, bei den erkrankten Menschen - trotz der intensivmedizinischen Betreuung - möglichst frühzeitig die Fähigkeit zur Eigenbewegung zu fördern und zu erhalten. Diese Maßnahmen wirken sich positiv auf den uns anvertrauten Menschen aus und leisten einen Beitrag im Genesungsprozess, wie etwa durch die Anregung der Blutzirkulation, das Verhindern von Thrombosen, Lungenentzündung oder Wundliegen sowie die Wahrnehmung des eigenen Körpers und den Erhalt des Gleichgewichtssinns.
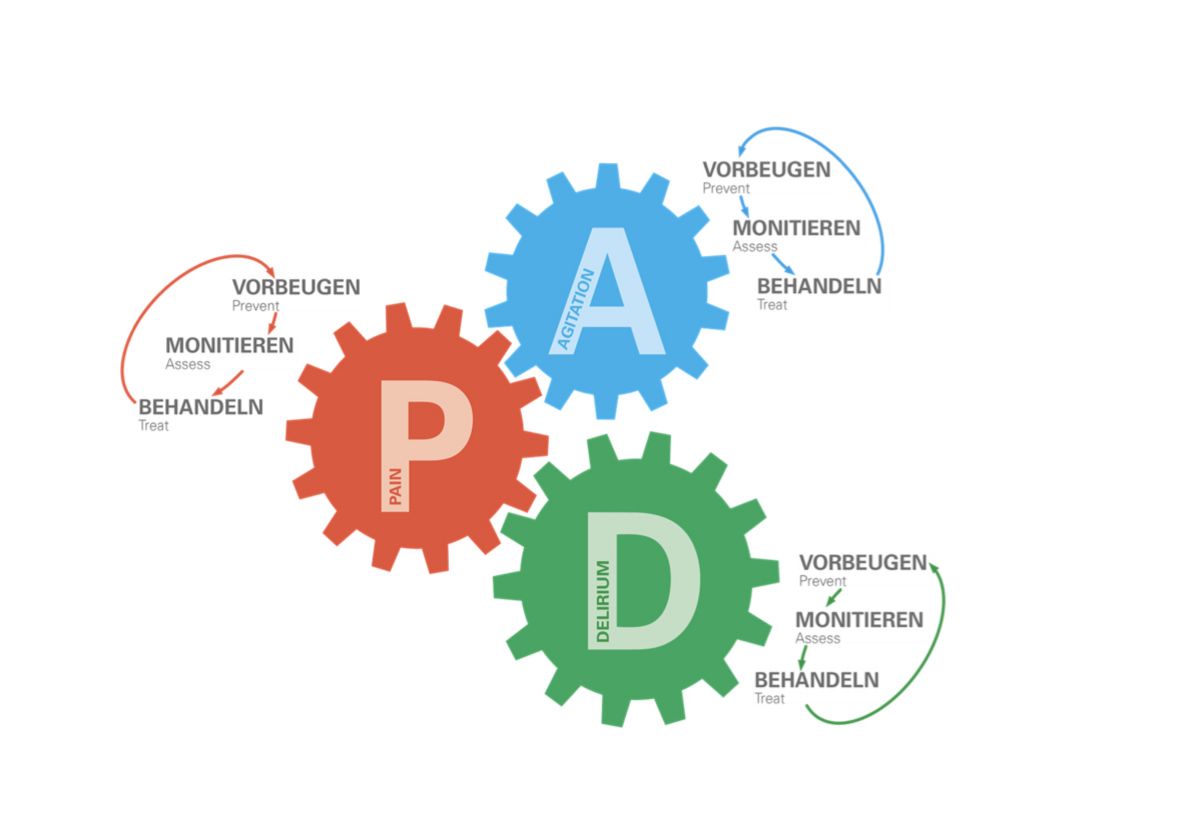
PAD-Management (Pain – Agitation – Delirium Management):
Im PAD-Management sind die drei wesentliche Faktoren Schmerz, Agitation und Delir enthalten, die mit Scores und Assessmentinstrumente erhoben werden. Diese helfen bei einer angemessenen Erfassung und Einschätzung der Situation, dienen zur Begründung der Pflegeintervention und zur Evaluation der Pflegeergebnisse.
Die aktuellsten Themen in der Praxis auf der Intensivstation und in der Wissenschaft sind Schmerzen und Delir. Wir wissen, dass lange und zu tiefe Sedierung zu vielen Problemen bei Intensivpatient:innen führt. Es ist wahrscheinlicher, dass Intensivpatient:innen eher ein Delir erleiden als einen Dekubitus („Wundliegen“).
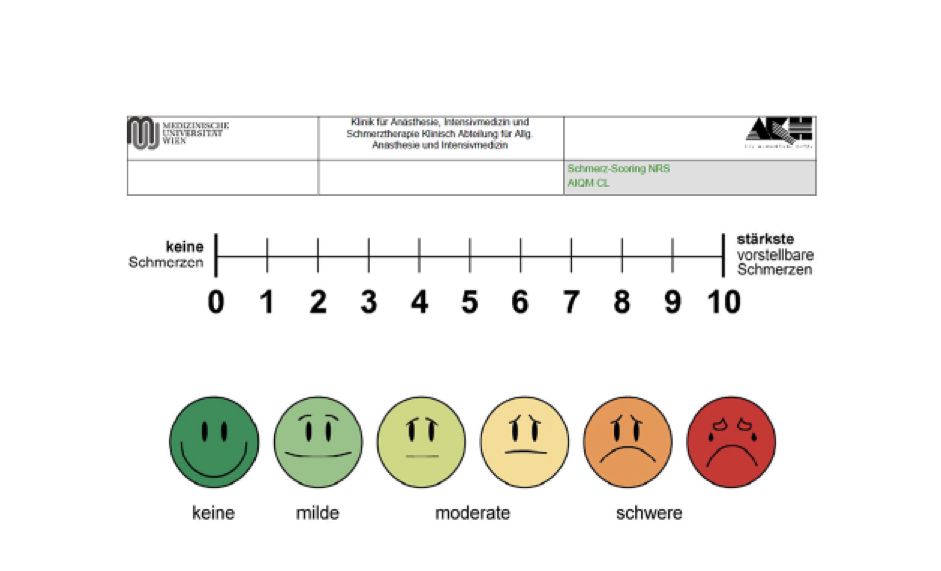
Schmerz:
Die Grundsätzlich pflegerische Haltung zum Thema Schmerz ist, dass der Schmerz frühzeitig erkannt wird, und entsprechende Maßnahmen eingeleitet werden. Schmerzen müssen von Intensivpatient:innen nicht ausgehalten werden. Bei der Vorgangsweise zur Schmerzeinstufung durch die Pflegeperson ist zwischen wachen, ansprechbaren und kommunikationsfähigen Patient:innen versus sedierten, nicht ansprechbaren und nicht kommunikationsfähigen Patient:innen zu unterscheiden.
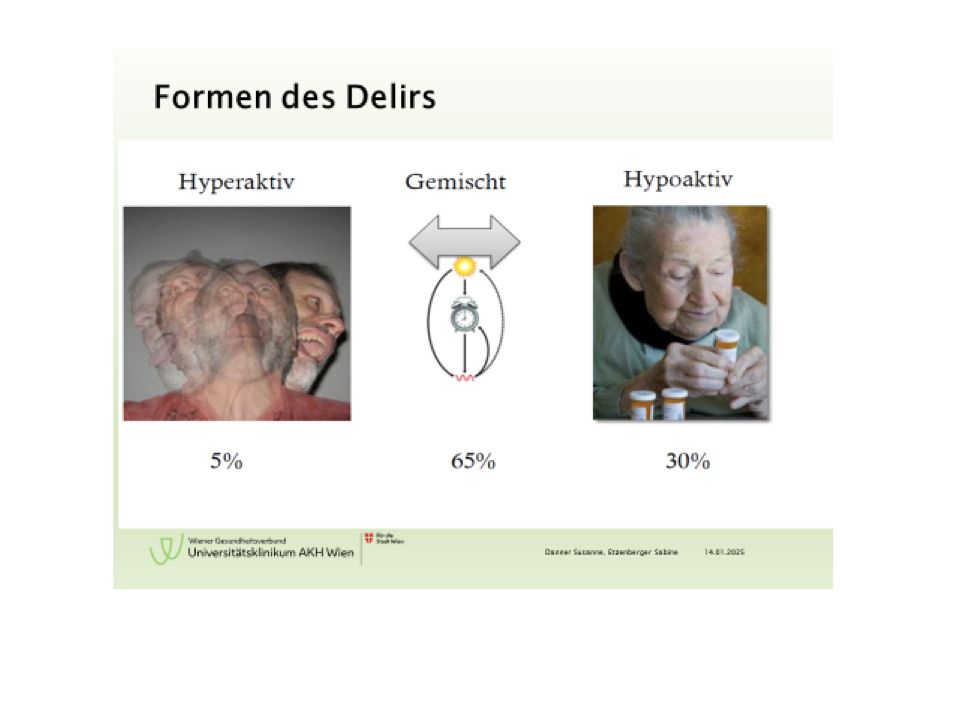
Delir:
Dabei handelt es sich um eine akute organisch bedingte, (teilweise) reversible, Funktionsstörung des Gehirns mit fluktuierenden psychiatrischen Symptomen, Aufmerksamkeitsstörung sowie Bewusstseinsstörung oder Denkstörung. Die auftretende Wesensveränderung der Patient:innen stellt im Genesungsprozess nicht nur für das multiprofessionelle Team eine Herausforderung, sondern auch für die An- und Zugehörige. Therapieansätze sind vielfältig und werden vom gesamten Behandlungsteam getragen. Zu den nicht medikamentösen Therapiemaßnahmen zählen zum Beispiel: Tag-/Nachtrythmus schaffen, persönliche Gegenstände (Brille, Handy, Zahnprothesen, Hörgeräte) geben, zeitliche/ örtliche/ personenbezogene Orientierung, Lagerung, Mobilisation und klare Kommunikation.