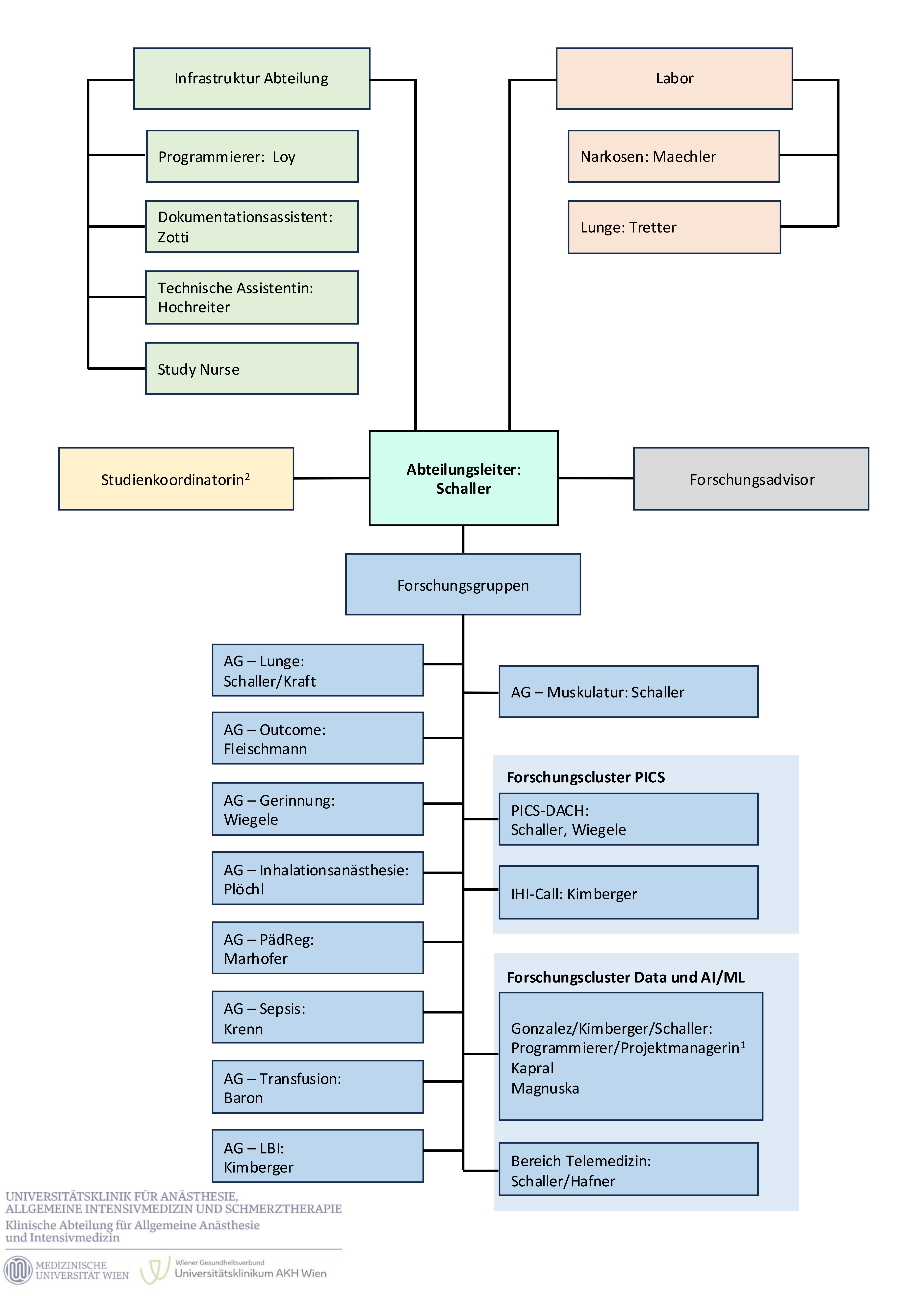
Eine Kernaufgabe unserer Abteilung ist die Forschung. Unsere Forschungsgruppen forschen sowohl klinisch, translational und in der Grundlagenforschung. Dies stellt die zukunftsorientierte Weiterentwicklung des Faches sicher und ermöglicht durch die Anwendung neuerster wissenschaftlicher Erkenntnisse die anästhesiologische und intensivmedizinische Betreuung auf höchstem internationalem Niveau. Die aktiven Arbeitsgruppen der Klinischen Abteilung für Allgemeine Anästhesie und Intensivmedizin stehen allen Mitarbeitenden sowie Studierenden der Medizinischen Universität Wien offen. Ein reger Austausch im Rahmen internationaler Vernetzung ergänzt dies.
Forschungscluster
Leitungsteam: Ass.-Prof. Dr. Camila Gonzalez, Univ.-Prof. Dr. Oliver Kimberger & Univ.-Prof. Dr. Stefan Schaller
Der Cluster beschäftigt sich mit den wesentlichen digitalen Zukunftsthemen in der Anästhesie und Intensivmedizin:
1. Big Data
2. Machine Learning / AI
3. Deep Medicine
4. Digital Twins
5. Telemedizin
Ziele des Forschungsclusters sind:
1. Einwerbung von kompetitiven Drittmitteln
2. Etablierung eines Clinical AI Validation Centers in Anästhesie und Intensivmedizin
3. Etablierung telemedizinischer Strukturen sowie deren wissenschaftlichen Begleitung
4. Ausbildung von Nachwuchswissenschaftler:innen in dem Bereich
5. Vermittlung von Grundkenntnissen des Bereichs an Assistenzärzt:innen der Abteilung
Bereiche des Forschungsclusters sind:
1. RIIC - Representational Intelligence for Intensive Care
2. Bereich klinische Translation mit Fokus Intensivmedizin
3. Bereich Telemedizin
4. AG Daten
RIIC - Representational Intelligence for Intensive Care
Leitung: Ass.-Prof. Dr. Camila Gonzalez
One of the most exciting opportunities unlocked by deep learning is the ability to compress complex, high-dimensional information into digestible concepts that humans can engage with directly. This is especially valuable in intensive care and anaesthesia, where clinicians must make rapid, high-stakes decisions while navigating a constant stream of vital signs, laboratory trends, imaging, medications, and procedural context. At RIIC, we aim to build and evaluate representational embeddings that distil this richness into clinically meaningful structures. By closely examining the latent spaces of deep learning models, we can detect subtle shifts in data distributions, retrieve similar cases from the past, and train models that adapt to evolving clinical environments. In this fashion, we can build applications that are truly safe, useful, and impactful in clinical practice.
Bereich klinische Translation mit Fokus Intensivmedizin
Leitung: Univ.-Prof. Dr. Stefan Schaller
Nachwuchswissenschaftler:innen: Dr. Lorenz Kapral & Dr. Zuzanna Magnuska
Aktuelles Projekt: INDICATE
Bereich Telemedizin
Die AG beschäftigt sich mit der Anwendung der Telemedizin in den Bereichen Intensivmedizin (Prof. Schaller, Dr. Burger-Klepp), prähospitaler Notfallmedizin (PD Dr. Christina Hafner) und der Prämedikation (Prof. Baron).
AG Daten
Leitung: Univ.-Prof. Dr. Oliver Kimberger
Forschungsbuddies: PD Dr. Mathias Maleczek, Dr. Razvan Bologheanu, Dr. Daniel Laxar
Täglich werden im Gesundheitssystem enorme Mengen an Daten erhoben: Versicherungsdaten, Diagnosen, Vitalparameter, Bilddaten und vieles mehr.
All diese Daten erfüllen einen primären Zweck in der Krankengeschichte von Patient:innen, sind aber natürlich auch Grundlage der medizinischen Datenforschung (Data Science). In diesem Feld ergeben sich neue Möglichkeit der Datenanalyse und -verknüpfung im Sinne der Patient:innensicherheit und der medizinischen Forschung.
Daraus ergeben sich in unserer Forschungsgruppe folgende Schwerpunkte:
- Big Data
- Decision Support Systems
- Artificial Intelligence/Event Prediction
- Security und Infrastruktur
- Standardisierung
- Expertise as a Service
Big Data
In unserer perioperativen Datenbank befinden sich die Daten von über 350.000 Patient:innen, erhoben während Operation, im Aufwachraum und auf der Intensivstation. Je nach Anforderung wird dieser Datensatz um die strukturiert erhobenen Daten aus dem AKH erweitert. Seit 2024 stehen Vitalparameter mit 200 Hz als Waveform zur Verfügung. Mit Methoden aus der Artificial Intelligence Forschung und modernsten Mustererkennungsalgorithmen untersuchen unsere Forscher:innen diese Daten und bringen so Big Data „from chip to bedside“.
Die Analyse von großen Datenmengen birgt aber noch andere Möglichkeiten: Sehr seltene Ereignisse können in ausreichender Häufigkeit beobachtet werden, um Muster zu erkennen – eine weitere, wesentliche Methode zur Verbesserung der Patient:innensicheit.
Decision Support
Decision Support Systeme (Entscheidungsunterstützungssysteme) bestehen aus drei wichtigen Komponenten: einer Datenbank, einem Algorithmus und einem Benutzerschnittstelle. Unser Focus liegt auf clinical decision support systems (klinische Entscheidungsunterstützungssysteme), also Systeme, die das medizinische Personal unterstützen. Hier gibt es sehr unterschiedliche Anwendungen, von einfachen Programmen, die alarmieren, wenn Grenzwerte (z.B. im Labor oder bei Medikamentendosierungen) überschritten werden, bis hin zu hochkomplexen Artificial-Intelligence- oder Machine-Learning-Systemen, die Vorschläge zur Diagnosefindung oder Therapie abgeben.
Artificial Intelligence
Die medizinische Anwendung von künstlicher Intelligenz (Artificial Intelligence) ermöglicht kontinuierlich neue Lösungen für die klinische Praxis. Aufgrund der großen Datenmengen bietet die Medizin ein besonders vielversprechendes Forschungsfeld für die Implementierung datenbasierter Machine-Learning-Algorithmen.
Neben automatisierten Datenaufbereitungsmethoden ermöglicht beispielsweise Mustererkennungssoftware einen enormen Fortschritt in der automatisierten Analyse bildgebender Verfahren (Röntgen, CT, MR). Aber auch im Bereich der medizinischen Entscheidungsunterstützung wird bereits intensiv an Algorithmen geforscht, die Behandlungsmethoden sowie Dosierungen von Medikamenten optimieren können. Zusätzlich kann über die Schaffung „virtueller Zwillinge“ von Patient:innen mit Hilfe von Trendanalysen der gesundheitliche Verlauf von Patient:innen zielgenau vorhergesagt werden, um präventive Behandlungsmethoden rechtzeitig einzusetzen.
Standardisierung
Medizinische Daten liegen häufig in Silos: unerreichbar für die Forschung.
Die Gründe dafür sind vielfältig und reichen vom ethisch-rechtlichen Aspekt über das Thema Datenschutz bis hin zu proprietärer Technologie. So vielfältig die Gründe auch sind, so hinderlich sind sie für den medizinischen Fortschritt. Unsere Arbeitsgruppe beschäftigt sich tiefergehend mit der Standardisierung von Gesundheitsdaten – insbesondere in den Bereichen Anästhesie und Intensivmedizin. Dies schafft die Möglichkeit eines „secondary use“ von Gesundheitsdaten und ermöglicht wissenschaftlichen Erkenntnisgewinn auf Basis enormer Datenmengen. Im Rahmen eines EDHEN-Projekts haben wir unsere perioperative Datenbank in OMOP übersetzt und sind damit in der Lage, Teil großer multizentrischer Projekte zu werden.
Expertise as a Service
Daten sind die Grundlage der medizinischen Forschung – große Datenmengen stellen vielfach eine Herausforderung für die medizinische Forschung dar, bilden jedoch den Grundbaustein, um belastbare Ergebnisse liefern zu können. Die Arbeitsgruppe Daten unterstützt Forscher:innen bei der Datensammlung, -verarbeitung, -darstellung und -interpretation für herausragende Wissenschaft. Im Rahmen von Kooperationen stellen wir fallweise auch Daten aus unserer Datenbank zur Verfügung.
Co-Leitung: Univ.-Prof. Dr. Oliver Kimberger & Univ.-Prof. Dr. Stefan Schaller
Stv. Leitung: PD DDr. Marion Wiegele
Weitere Expertin: PD DDr.in Hermann Martina
Post Intensive Care Syndrom (PICS)
Das Post Intensive Care Syndrom (PICS) beschreibt physische, kognitive und psychische Probleme, die bei Patienten auftreten können, nachdem sie eine Behandlung auf der Intensivstation (ICU) erhalten haben. PICS ist eine relativ neue Erkenntnis in der Medizin, aber die steigende Anzahl von Überlebenden schwerer Erkrankungen hat das Thema in den Fokus gerückt. PICS äußert sich in einer Vielzahl von Symptomen, die Wochen, Monate oder sogar Jahre nach dem Aufenthalt auf der Intensivstation andauern können. So sind funktionelle Beeinträchtigungen nach einem Intensivaufenthalt bis fünf Jahre später in der Literatur beschrieben.
Die Arbeitsgruppe fokussiert sich in diesem komplexen Feld v.a. auf folgende Gebiete:
- Implementierung in die Routine
- Algorithmen-basiertes Erkennen für ein PICS-Risikos
- Funktionelles Langzeitergebnis von Patient:innen
- Patient-reported outcome measurements (PROMs)
- PICS-Family
- Sozioökonomische Aspekte von PICS
Implementierung von PICS-Diagnostik und Therapie in der Routine
Ziel der Arbeitsgruppe ist es die Versorgung von Patient:innen mit PICS nicht nur zu erforschen, sondern auch in der Routine zu etablieren. Dies soll interdisziplinär und interprofessionell durch eine PICS Ambulanz am AKH erfolgen, die entsprechende Therapiemöglichkeiten aller PICS Domänen durch die Vernetzung ermöglichen kann.
Algorithmen-basiertes Erkennen eines PICS-Risikos (Ansprechpartner: Prof. O. Kimberger)
Wir beschäftigen uns mit der Entwicklung und Validierung von Algorithmen zur Früherkennung des Risikos für das Post-Intensive-Care-Syndrom (PICS). Durch die Analyse von klinischen Daten und die Anwendung maschineller Lernverfahren wollen wir prädiktive Modelle erstellen, die individuelle Risikofaktoren identifizieren und frühzeitig Interventionen ermöglichen. Ziel ist es, die Langzeitfolgen von Intensivaufenthalten zu minimieren und die Lebensqualität der Patienten zu verbessern.
Funktionelles Langzeitergebnis von Patient:innen (Ansprechpartner: Prof. S. Schaller)
Der Fokus liegt hier auf der funktionellen Domäne des PICS. Interesse sind somit die Prävention durch Frührehabilitation bereits auf Intensivstation, als auch die Erforschung der Mechanismen bis auf molekularer bzw. Omics-Ebene und Identifizierung verschiedener Phänotypen von Patient:innen (im Sinne einer Präzisionsmedizin), sowie die Langzeitauswirkungen auf die Patient:innen. Ein Nebenaspekt im Rahmen der funktionellen Einschränkungen sind auch die Lebensqualität sowie ethische Aspekte einer adäquaten Therapie bzw. Übertherapie sowie End-of-Life Decisions.
Patient-reported outcome measurements (PROMs) (Ansprechpartnerin: PD DDr. M. Wiegele)
Moderne Forschungsansätze antizipieren auch den subjektiv wahrgenommenen Gesundheitszustand Betroffener. Die Erfassung sog. „Patient-reported outcome measurements (PROMs)“ ist somit zentraler Bestandteil der wissenschaftlichen Arbeit der Forschungsgruppe und erfolgt im Rahmen der (Weiter-)Entwicklung und Implementierung von Wearables und App-Applikationen im Kontext PICS.
PICS-Family (Ansprechpartnerin: PD DDr. M. Wiegele)
Auch An-/Zugehörige von Intensivpatient: innen können betroffen sein. Posttraumatische Belastungsstörungen und erschwerte Trauerarbeit sind häufig auftretende Symptome, die den Alltag der Familien beeinträchtigen. Diese werden unter dem Begriff „PICS-Family“ zusammengefasst. Neben der wissenschaftlichen Aufarbeitung des Themas sollen Angebote für betroffene An-/Zugehörige während und nach dem Intensivaufenthalt geschaffen werden. Darüber hinaus soll die Möglichkeit zum Austausch zwischen Betroffenen im Rahmen sog. PEER Gruppen geschaffen werden. Informationskampagnen, die sich an die österreichische Allgemeinbevölkerung richten, sollen für das Thema sensibilisieren.
Sozioökonomische Aspekte von PICS (Ansprechpartnerin: PD DDr. M. Wiegele)
Die im Rahmen von PICS notwendigen Behandlungen führen zu vermehrter Inanspruchnahme von Leistungen im Gesundheitssektor. PICS-Betroffene sind zudem häufig vorübergehend, manchmal anhaltend arbeitsunfähig. Familien aber auch das österreichische Gesundheitssystem sehen sich mit finanziellen Belastungen konfrontiert, die bis dato nicht strukturiert erhoben wurden. Der Fokus der Arbeitsgruppe liegt daher hier auf der Erforschung sozioökonomischer Aspekte von PICS.
Unsere Forschungsgruppen
Leitung: Univ.-Prof. Dr. Stefan Schaller
Nachwuchswissenschaftler:in: Vera Karner M.Sc., Dr. Sybille Behrens, Nathalie Haid, Beatrix Hochreiter, Lisa Kaufmann, Lara Segatz M.Sc., Dr. Maya Wiebking
Bei Interesse an Mitarbeiten melden Sie sich gerne per E-Mail.
Gebrechlichkeit (Frailty)
Der demographische Wandel in der Gesellschaft spiegelt sich auch in der medizinischen Versorgung wider, wo vermehrt Patient*innen im fortgeschrittenen Alter behandelt werden. Diese Patient:innen zeichnen sich häufig durch eine deutlich erhöhte Vulnerabilität aus. Diese Vulnerabilität betrifft im Besonderen auch die körperliche Funktion und Unabhängigkeit und wird in der Fachsprache als „Frailty“ (Gebrechlichkeit) bezeichnet. Gebrechlichkeit erhöht einerseits das Risiko von Komplikationen nach einem chirurgischen Eingriff und ist ein relevanter Prädiktor für den Verlauf und das Ergebnis einer intensivmedizinischen Therapie. Dieser Patient:innenkohorte gilt es daher ein besonderes Augenmerk zu schenken.
Diese Arbeitsgruppe tut dies in zweierlei Hinsicht:
- Die Arbeitsgruppe beschäftigt sich mit der optimalen Vorbereitung der Patient:innen vor einem operativen Eingriff, um die geistigen und körperlichen Reserven zu verbessern, mit dem Ziel das postoperative Behandlungsergebnis zu verbessern. Diesen präventiven Ansatz nennt man Prähabilitation. Damit ist ein multimodales Konzept gemeint, welches Trainingstherapie, Ernährungstherapie und weitere notwendige Komponenten berücksichtigt, um die Patient:innen bestmöglich auf den operativen Eingriff und seine Belastungen vorzubereiten.
- Ein weiterer Fokus stellen die muskulären und funktionellen Veränderungen von Patient:innen dar, sowie therapeutische Ansätze um diesen entgegenzuwirken.
Intensivtherapie und muskuläre Veränderungen
Eine schwere Erkrankung, die zur Behandlung auf einer Intensivstation führt, wirkt sich unmittelbar auf die körperliche Funktion und Unabhängigkeit im alltäglichen Leben aus. Fünf Jahre nach Entlassung von der Intensivstation zeigen die vermeintlich genesenen Patient:innen noch eine eingeschränkte körperliche Funktion als Folgeerscheinung der kritischen Erkrankung und Intensivstationstherapie. Die eingeschränkte körperliche Funktion bedingt eine verminderte Lebensqualität sowie auch häufig ökonomische Probleme, da der Wiedereinstieg ins Berufsleben sowie auch die Arbeitsfähigkeit maßgeblich beeinträchtigt sind.
Der Erhalt der körperlichen Funktion ist daher ein wichtiger Aspekt im Rahmen der Behandlung auf der Intensivstation. Insbesondere, da sich gezeigt hat, dass körperliche ebenso wie kognitive Einschränkungen für kritisch kranke Patient:innen hoch relevante bei der Entscheidung für oder gegen eine Therapie sind.
Der aktuelle Standard der Therapie und Prävention der körperliche Funktionseinschränkungen im Rahmen der Behandlung auf der Intensivstation ist die Frühmobilisation. Diese wird durch die aktuelle Leitlinie der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin definiert als Mobilisation innerhalb von 72 Stunden nach Aufnahme auf die Intensivstation. Es konnte in mehreren großen randomisiert-kontrollierten Interventionsstudien gezeigt werden, dass sich die Frühmobilisation positiv auf den Krankheitsverlauf auswirkt. Unter anderem haben die Patienten eine kürzere Liegedauer auf der Intensivstation, eine kürzere Beatmungsdauer sowie eine verbesserte körperliche Funktion und Unabhängigkeit.
Daneben wird auch das Zwerchfell als besonderer Muskel betrachtet. Es wird unmittelbar bei invasiver Beatmung von Abbauprozessen betroffen (sogenannte „Ventilator-induced diaphragm dysfunction“ oder VIDD). Mittel nicht-invasiver Stimulation des Zwerchfellnerven (N. phrenikus) untersuchen wir dabei, ob dem Verlust des Zwerchfellmuskels entgegengewirkt werden kann.
Themen der Arbeitsgruppe zusammengefasst sind:
- Muskuläre Veränderungen der Intensivpatienten (u.a. ICUAW) inkl. Untersuchung der pathophysiologischen Veränderungen und pharmakologisch-therapeutischer Ansätze
- Rehabilitative Ansätze auf der Intensivstation inkl. Robotik und neuromuskuläre elektrische Stimulation (NMES)
- Ventilator-associated diaphragm dysfunction (VIDD) und nicht-invasive elektromagnetische Phrenikusstimulation (NEPNS)
- Perioperative Versorgung gebrechlicher Patient:innen
- Funktionelles Outcome perioperativ

Co-Leitung:
- PD DDr. Marion Wiegele
Stellvertretende Leitung:
- Dr. Christoph Dibiasi
Forschungs-Buddies:
- Dr. Lukas Infanger (lukas.infanger@meduniwien.ac.at)
- Dr. Keith Asselborn (keith.asselborn@meduniwien.ac.at)
Die AG Gerinnung hat aktuell 19 Mitglieder, die sich mit Blutgerinnung im gesamten perioperativen Setting inklusive Intensivmedizin beschäftigt. Dazu gehören präoperative Gerinnungsdiagnostik, neue Verfahren zum Monitoring von Antikoagulantien, perioperative Gerinnungssubstitution, und weiterhin Antikoagulation bei Organersatzverfahren. Es bestehen nationale und internationale Forschungskooperationen, es besteht die Möglichkeit der Betreuung von Dissertationen und Diplomarbeiten.
Publikationen der AG-Mitglieder finden Sie hier.

Das neueste Projekt der AG ist der ClotTalk, der Podcast für Gerinnung in Anästhesie und Intensivmedizin.
Hören Sie gleich rein: clottalk.podigee.io/
Leitung: Univ.-Prof. Dr. Stefan Schaller
Stv. Leiter: Dr. Felix Kraft
Forschungs-Buddies:
- Dr. Sebastian König (sebastian.koenig@meduniwien.ac.at)
- Dr. Luana Mandroiu (luana.mandroiu@meduniwien.ac.at)
Die Arbeitsgruppe beschäftigt sich seit über 10 Jahren mit den Themen „Neue pathologische Mechanismen des akuten Lungenversagens“, „Bildgebende Verfahren der Lunge" und „Perioperatives Monitoring“. Es bestehen Forschungskooperationen mit der Universitätsklinik für Klinische Pharmakologie der MedUni Wien, dem Institut für Biomedizinische Forschung der MedUni Wien, der Universitätsklinik für Innere Medizin II der MedUni Wien, der Univ.-Klinik für Radiologie der MedUni Wien und dem Institut für Biomedizinische Sensorik der TU Wien.
Leitung: ao. Univ.-Prof. Dr. Claus G. Krenn
Schwerpunkte der Forschung dieser Arbeitsgruppe, welche in dieser Zusammensetzung seit ca. 10 Jahren zusammenarbeitet, sind intensivmedizinische Themen wie Sepsis und Multiorganversagen sowie Auswirkungen der verschiedenen dann nötigen (teilweise klinisch neu eingeführten) Organersatz- wie Albumindialyse (Leberdetoxifikationsverfahren) und -unterstützungsverfahren (ECMO, Dialyse).
Leitung: ao. Univ.-Prof. Dr. Edith Fleischmann
Stv. Leitung: PD Dr. Barbara Kabon
Forschungs-Buddies:
- Dr. Katharina Horvath (katharina.horvath@meduniwien.ac.at)
- Dr. Alexander Taschner (alexander.taschner@meduniwien.ac.at)
Der Schwerpunkt der Arbeitsgruppe Outcomes Research liegt in der Erforschung und der Etablierung perioperativer Interventionen, die eine Reduktion postoperativer Komplikationen mit sich bringen. In der Vergangenheit untersuchten wir den Einfluss von intraoperativer Normothermie und zusätzlicher intraoperativer Sauerstoffgabe auf postoperative Wundinfektionen. Ein weiterer Forschungsschwerpunkt lag in der Evaluierung unterschiedlicher Flüssigkeitsstrategien sowie unterschiedlicher Infusionslösungen während großer abdomineller Eingriffe und deren Effekt auf postoperative Morbidität und Mortalität.
Der derzeitige Hauptfokus liegt in der Erforschung von Ursachen und möglicher Behandlungsstragien zur Prävention von postoperativen kardialen Komplikationen.
Die intraoperative Mortalität ist in den letzten 10 Jahren zu einem sehr seltenen Ereignis geworden, aber die Mortalität in den ersten 30 postoperativen Tagen betrifft nach wie vor fast ein Fünftel aller Patient:innen über 45 Jahren. Diese Tatsache unterstreicht unseren Forschungsschwerpunkt, um geeignete und sichere Interventionen zu finden, um das langfristige Outcome unserer Patient:innen zu verbessern.
Eine von unserer Arbeitsgruppe durchgeführte randomisierte Studie hat gezeigt, dass eine erhöhte intraoperative Sauerstoffgabe keinen Einfluss auf postoperative kardiale Biomarker hat. Diese Surrogatparameter gelten seit langem als Referenzparameter für kardiale Morbidität und Mortalität. Auch unterstreichen unsere Studien, dass erhöhte intraoperative Sauerstoffgabe die postoperative kardiovaskuläre Komplikationsrate nicht erhöht.
Gleichwohl verdeutlichen unsere Forschungsergebnisse, dass kardiovaskuläre Biomarker und Entzündungsparameter nach nicht herzchirurgischen Eingriffen im Vergleich zu präoperativen Werten deutlich erhöht sind. Diese Tatsache betrifft sowohl relativ gesunde Patient:innen als auch Patient:innen mit kardiovaskulären Risikofaktoren.
Um mögliche Ursachen für das hohe postoperative kardiovaskuläre Risiko zu finden, initiierten wir eine große multizentrische Studie, um ein Inflammationsprofil bei Risikopatient:innen zu erstellen und somit basierend auf diesen Ergebnissen zukünftig weitere Behandlungsstrategien zu erforschen.
Potentielle Interventionen, sei es die perioperative Gabe von Medikamenten und/oder ein engmaschiges hämodynamisches Monitoring, die positive Effekte auf das Outcome bei nicht herz-chirurgischen Eingriffen zeigen, bilden den Forschungsschwerpunkt in den nächsten Jahren.
Über Prof. Oliver Kimberger als langjähres Mitglied der Arbeitsgruppe Outcomes Research ist die am LBI DHPS angesiedelte Arbeitsgruppe AG Daten mit der AG Outcomes Research verbunden, die sich mit allen Aspekten der Digitalisierung in Anästhesie, Notfall und Intensivmedizin beschäftigt: Aufbau einer offenen Forschungsdatenbank, Entscheidungsunterstützungssysteme, Anwendung von Artificial Intelligence, Datensicherheit, Prognose-Systeme, Bild- und Mustererkennung und Telemedizin. Sie ist über die Leitung sowohl mit der Arbeitsgruppe Outcomes Research als auch mit dem LBI für Digitalisierung und Patientensicherheit verbunden und zu ihrem interdisziplinären Team gehören nicht nur Anästhesist:innen, sondern auch Programmierer:innen, Data Scientists und Statistiker:innen.
Leitung: Univ.-Prof. Dr. Peter Marhofer
Forschungs-Buddy: Dr. Markus Zadrazil (markus.zadrazil@meduniwien.ac.at)
Die Forschungsgruppe Regionalanästhesie/Kinderanästhesie beschäftigt sich mit allen Aspekten der modernen Regionalanästhesie und Kinderanästhesie. Ein besonderer Aspekt wird auf die Implementierung neuer Forschungsergebnisse in die tägliche klinische Praxis gelegt (Translational Research).
Es bestehen aktive Forschungskooperationen mit der Universitätsklinik für klinische Pharmakologie der Medizinischen Universität Wien (Sektion klinische Pharmakokinetik/Pharmakogenetik & Imaging, Leiter Assoc. Prof. Dr. Markus Zeitlinger), dem Karolinska Institute Stockholm (Prof. Per-Arne Lonnqvist, MD) und dem Department of Anaesthesia and Intensive Care, The Chinese University of Hong Kong, Prince of Wales Hospital, Shatin, Hong Kong (Prof. Manoj K. Karmakar). Je nach Erfordernis wird das große nationale und internationale Forschungsnetzwerk für einzelne Projekte genutzt.
Leitung: Assoc. Prof. PD Dr. David Baron, EDIC; Assoc. Prof. PD Dr. Peter Faybik
Forschungs-Buddy: Dr. Pierre Raeven (pierre.raeven@meduniwien.ac.at)
Die Arbeitsgruppe beschäftigt sich mit anästhesiologisch und intensivmedizinisch relevanten Themen der Transfusionsmedizin. Ebenso werden klinische Studien im Rahmen des Patient Blood Management durchgeführt, hier v.a. die Auswirkungen der Anämie auf Morbidität und Mortalität untersucht. Weitere Themengebiete umfassen die Outcome-Forschung nach Leber- und Lungentransplantationen, mit einem besonderen Fokus auf postoperative Nierenfunktion.
Leiter: Univ.-Prof. Dr. Walter Plöchl, MBA
Forschungs-Buddy: Dr. Johannes Müller (johannes.mueller@meduniwien.ac.at)
„Was ist Narkose? Wie entsteht Narkose? Wie wird Narkose (Narkosetiefe) gemessen?“ Das sind die zentralen Fragen, mit denen sich die Arbeitsgruppe Allgemein-/Inhalationsanästhesie beschäftigt. Die Mechanismen, wie Anästhetika einen bewusstlosen Zustand herbeiführen, währenddessen operative Eingriffe auch toleriert werden, sind immer noch nicht gänzlich geklärt. Die Arbeitsgruppe versucht, diese Zusammenhänge besser zu durchleuchten, und beschäftigt sich besonders mit Interaktionen unterschiedlicher Hypnotika beim Zustandekommen von Narkose. Dabei werden sowohl klinische Studien als auch Untersuchungen am Tiermodell durchgeführt. Bereits drei Mal wurden in den letzten Jahren Mitglieder der Arbeitsgruppe für ihre wissenschaftlichen Ergebnisse mit dem Forschungspreis der Österreichischen Gesellschaft für Anästhesiologie, Reanimation und Intensivmedizin (ÖGARI) prämiert.
Leitung: PD. DI. Dr. Eva Verena Tretter
Als experimentelles Labor der Abteilung-A adressieren wir Themen aus dem Bereich der Anästhesiologie mit grundlagenwissenschaftlicher Herangehensweise.
In eigenen Forschungsprojekten untersuchen wir mechanistische Fragestellungen mit Hilfe von in vitro (Zellkultur)- und in vivo (Klein)Tiermodellen und unterstützen klinische Studien verschiedener Forschungsgruppen der Abteilung mit Analysen.
Unsere Schwerpunktthemen sind:
- Mechanismen des Einflusses verschiedener Sauerstoffbedingungen (Hypoxie, Hyperoxie, Sauerstoffoszillationen) auf die Lunge oder andere Organe,
- In vitro Modelle für beatmungsinduzierten Lungenschaden,
- Organprotektion z.B. durch Konditionierung mit Edelgasen,
- Pathomechanismen im Zusammenhang mit Anästhetika,
- Biomarkerforschung,
- Etablierung neuer humaner Zelllinien aus Transplantationsgewebe.
Unsere Kooperationen mit den Core Facilities und anderen Forschungsgruppen der MUW, sowie mit externen Partnern an internationalen Universitäten und Firmen aus dem Life Science- Bereich ermöglichen ein besonders breites methodisches und projekt-spezifisch fachliches Spektrum.
Studenten mit besonderem Interesse an translationaler Forschung haben die Möglichkeit, Bachelor-, Master- und Diplomarbeiten durchzuführen.
Leitung: Assoc. Prof. PD Dr. Bernhard Rössler, MIH, EDIC
Forschungs-Buddy: Dr. Mathias Maleczek (mathias.maleczek@meduniwien.ac.at)
Die Arbeitsgruppe behandelt die Themenkomplexe der Notfallmedizin, Reanimation und medizinische Simulation. Ein zentraler Faktor sind neben den technischen und therapeutischen Neuerungen die „Human Factors“, die all diese Themengebiete verbinden. Neben den Inhalten notfallmedizinischer Vorgehen, insbesondere der Reanimation, liegt ein immer größeres Augenmerk auf der Implementation dieser Techniken.
Auch medizinische Lehre nimmt einen immer größeren Teil der Arbeit ein. Hier ergeben sich gerade im Zusammenhang mit den neuen Techniken der Simulation Fragestellungen der spezifischen Lehrtechniken in der Medizin, die ein Feld der Betrachtung der Arbeitsgruppe sind. Um diese Umsetzung und die Interaktionen im Sinne der „Human Factors“ zu erforschen, sind genaue Messungen der einwirkenden physikalischen Kräfte und der Interaktionen der Teilnehmer:innen nötig.
Leitung: Univ.-Prof. Dr. Oliver Kimberger
Forschungs-Buddy: Dr. Maike Fink (maike.fink@meduniwien.ac.at)
Seit Oktober 2019 ist die Universitätsklinik für Anästhesie, Allgemeine Intensivmedizin & Schmerztherapie der Host für das Ludwig Boltzmann Institut Digital Health und Patient Safety. Die Forschung folgt dem Open Innovation in Science-Ansatz, d.h. Mitarbeiter:innen der Abteilung A forschen dort in multidisziplinären Teams.
Nähere Informationen finden Sie unter LBI for Digital Health and Patient Safety.
Leitung: DDr. med. univ. Christina Hafner
Die Arbeitsgruppe für prähospitale und innerklinische Notfallmedizin beschäftigt sich mit der Entwicklung und Umsetzung innovativer technischer Konzepte zur Verbesserung der prä- und innerklinischen Notfallversorgung. Ziel ist es, digitale Technologien evidenzbasiert in die klinische Praxis zu integrieren, um die individuelle Patient:innenversorgung zu verbessern, Entscheidungs- und Versorgungsprozesse zu optimieren und die notfallmedizinische Lehre weiterzuentwickeln.
Die Forschungsaktivitäten gliedern sich in drei Schwerpunkte:
- Telemedizin: Erforschung und Implementierung von Tele-Supervision und Tele-Teaching zur Unterstützung medizinischer Fachkräfte, insbesondere im Bereich der Notfallsonographie. Darüber hinaus erforscht die Arbeitsgruppe neue telemedizinische Ansätze, darunter den Video-Notruf, um den Rettungsdienst und notfallmedizinische Einrichtungen zu entlasten.
- Reanimationsforschung: Optimierung der Diagnostik und Abläufe in der prähospitalen Reanimation mit besonderem Fokus auf die Erkennung und Behandlung reversibler Ursachen des Herz-Kreislaufstillstands unter Nutzung digitaler Technologien.
- Digitale Tools: Evaluation digitaler Lösungen zur Unterstützung von Fachpersonal und Ersthelfer:innen (u.a. Tools in Reanimationssituationen, Video-Dolmetsch) sowie Erforschung des Einsatzes von Virtual Reality (VR) in der Lehre.
Die Arbeitsgruppe pflegt einen intensiven Austausch mit nationalen und internationalen Kooperationspartnern – darunter Rettungsorganisationen sowie universitären Forschungseinrichtungen.
Ein zentrales Anliegen ist die Förderung des wissenschaftlichen Nachwuchses: Medizinstudierende und junge Ärzt:innen werden frühzeitig in laufende Projekte eingebunden und erhalten die Möglichkeit, eigene Forschungsarbeiten zu entwickeln und ihre Ergebnisse auf nationalen wie internationalen Kongressen zu präsentieren.
Langfristiges Ziel der Arbeitsgruppe Notfallmedizin ist es, technologische Entwicklungen evidenzbasiert und in Echtzeit in relevante Fortschritte der Versorgung kritisch kranker Patient:innen zu überführen.